Die Insulinresistenz ist eine weitverbreitete Stoffwechselstörung, die oft lange unentdeckt bleibt. Doch ihre langfristigen Folgen können gravierend sein, bis hin zur Entwicklung von Diabetes Typ 2. Die gute Nachricht: Durch eine gezielte Insulinresistenz Ernährung und angepasste Lebensstiländerungen lässt sich diese Kondition effektiv managen und oft sogar verbessern. Dieser Artikel beleuchtet umfassend, wie Sie Ihre Ernährung optimieren können, welche Lebensmittel Sie bevorzugen und welche Sie meiden sollten, um Ihre Insulinsensitivität zu steigern und Ihre Gesundheit nachhaltig zu fördern.
Das Wichtigste in Kürze
- Insulinresistenz bedeutet, dass die Körperzellen weniger empfindlich auf das Hormon Insulin reagieren. Dies führt zu einem erhöhten Blutzuckerspiegel und kann eine Vorstufe von Typ-2-Diabetes sein.
- Eine mediterrane Ernährungsweise, reich an Gemüse, Vollkornprodukten, gesunden Fetten und arm an zugesetztem Zucker, ist entscheidend, um die Insulinsensitivität zu verbessern.
- Gewichtsreduktion, regelmäßige körperliche Aktivität und der bewusste Verzicht auf Lebensmittel mit hohem glykämischen Index sind wichtige Säulen im Kampf gegen Insulinresistenz.
Was ist Insulinresistenz?
Die Insulinresistenz beschreibt einen Zustand, in dem die Zellen der Leber, der Muskeln und des Fettgewebes eine verminderte Reaktion auf das Hormon Insulin zeigen. Insulin ist ein lebenswichtiges Hormon, das in den Beta-Zellen der Langerhans-Inseln in der Bauchspeicheldrüse produziert wird. Seine primäre und bekannteste Funktion ist die Regulation des Blutzuckerspiegels. Es fungiert als Schlüssel, der Glukose (Zucker) aus dem Blut in die Zellen schleust, wo diese zur Energiegewinnung in Form von Adenosintriphosphat (ATP) genutzt wird. Zusätzlich speichert Insulin überschüssige Energie, indem es Kohlenhydrate in Glykogen (Kohlenhydratspeicher) und Fette umwandelt. Bei einer Insulinresistenz funktioniert dieser Mechanismus nicht mehr optimal, der Zucker verbleibt länger im Blut, was den Körper dazu zwingt, immer mehr Insulin zu produzieren, um den Blutzucker zu senken.
Wie macht sich eine Insulinresistenz bemerkbar?
Die Symptome einer Insulinresistenz sind oft unspezifisch und können schleichend auftreten, was die Diagnose erschwert. Zu den möglichen Anzeichen gehören:
- Trockene Haut
- Sehstörungen oder verschwommenes Sehen
- Verzögerte Wundheilung
- Chronische Müdigkeit, Abgeschlagenheit
- Muskelschwäche
- Konzentrationsstörungen
- Schwindelgefühle
- Unerklärliche Gewichtszunahme, besonders am Bauch
- Vermehrtes Durstgefühl und häufiges Wasserlassen
 Eine ältere Frau sitzt auf dem Sofa und hält sich mit der Hand ihren KopfDiese Symptome können auch bei anderen Erkrankungen auftreten, weshalb eine ärztliche Abklärung unerlässlich ist, um eine Insulinresistenz sicher zu diagnostizieren.
Eine ältere Frau sitzt auf dem Sofa und hält sich mit der Hand ihren KopfDiese Symptome können auch bei anderen Erkrankungen auftreten, weshalb eine ärztliche Abklärung unerlässlich ist, um eine Insulinresistenz sicher zu diagnostizieren.
Diagnose: Wie wird Insulinresistenz festgestellt?
Obwohl es keinen einzelnen, allgemein anerkannten Test für Insulinresistenz gibt, existieren verschiedene Methoden zur Messung. Der “Goldstandard” für die wissenschaftliche Forschung und präzise Messung der Insulinsensitivität ist die hyperinsulinämische-euglykämische Glukose-Clamptechnik.
Hyperinsulinämische-euglykämische Glukose-Clamptechnik
Diese aufwendige Methode misst, wie effizient ein Individuum Glukose verstoffwechselt und wie empfindlich die Zellen auf Insulin reagieren. Dabei wird die Insulinkonzentration im Plasma des Patienten durch eine kontinuierliche Insulininfusion auf einem konstanten, erhöhten Niveau (z.B. 100 μU/ml) gehalten. Gleichzeitig wird eine Glukoseinfusion so gesteuert, dass der Blutzuckerspiegel konstant im Normalbereich (euglykämisch) bleibt. Die Menge an Glukose, die infundiert werden muss, um den Blutzucker stabil zu halten, ist ein direktes Maß für die Insulinsensitivität der Zellen. Je mehr Glukose infundiert werden muss, desto sensitiver sind die Zellen gegenüber Insulin.
Oraler Glukose-Toleranztest (oGTT)
In der klinischen Praxis wird häufiger ein oraler Glukose-Toleranztest (oGTT) verwendet. Dieser Test ist weniger invasiv und praktikabler. Nach einer Nüchternperiode erhalten die Patienten 75 Gramm Glukose (Traubenzucker) oral verabreicht. Eine Stunde und zwei Stunden danach werden sowohl der Blutzuckerspiegel als auch die Insulinkonzentration im Blut gemessen. Ein hoher Insulinwert im Blut, insbesondere nach zwei Stunden, deutet auf eine erhöhte Insulinresistenz hin, da der Körper übermäßig viel Insulin produzieren muss, um den Blutzucker in den Griff zu bekommen. Der oGTT kann in der Regel vom Hausarzt oder einem Spezialisten für Ernährungsmedizin durchgeführt werden und ist seit 2012 Teil der Mutterschaftsrichtlinien in Deutschland, was ihn zu einer Leistung der gesetzlichen Krankenkassen macht.
Ursachen einer Insulinresistenz
Eine Insulinresistenz entsteht oft durch eine Kombination aus genetischen Veranlagungen und ungünstigen Lebensstilfaktoren. Besonders eine Ernährung mit hohem Zuckerkonsum und vielen Lebensmitteln mit hohem glykämischen Index kann den Insulinspiegel dauerhaft erhöhen und so die Resistenz fördern. Übergewicht, insbesondere viszerales Bauchfett, sowie mangelnde Bewegung sind weitere entscheidende Risikofaktoren. Genetische Faktoren, wie familiäre Vorbelastungen oder bestimmte Erkrankungen wie das Polyzystische Ovarialsyndrom (PCOS), können das Risiko ebenfalls stark erhöhen. Ein Mangel an Omega-3-Fettsäuren und Ballaststoffen sowie ein hoher Anteil an Fruchtzucker und ungesunden Fetten in der Nahrung tragen ebenfalls zur Entwicklung bei. Trotz dieser bekannten Zusammenhänge wird die Forschung zu den genauen molekularen Ursachen kontinuierlich fortgesetzt (1). Achten Sie auch auf eine gute allgemeine Konstitution; ein starkes Immunsystem nach Corona und generell eine stabile Gesundheit können helfen, das Risiko für Stoffwechselstörungen zu minimieren.
Welche Folgen hat eine Insulinresistenz?
Die gestörte Glukoseaufnahme in die Zellen führt zunächst zu einer Überzuckerung (Hyperglykämie) im Blut. Die primäre und bekannteste Folge einer unbehandelten Insulinresistenz ist die Entwicklung von Diabetes mellitus Typ 2. Es wird angenommen, dass eine Insulinresistenz bereits 10 bis 15 Jahre vor dem Ausbruch von Typ-2-Diabetes vorliegen kann. Doch die Auswirkungen gehen weit darüber hinaus. Insulinresistenz ist eng mit dem metabolischen Syndrom verbunden, einer Kombination von Risikofaktoren wie:
- Bluthochdruck (Hypertonie)
- Fettstoffwechselstörungen (Dyslipidämie, z.B. erhöhte Triglyceride und niedriges HDL-Cholesterin)
- Erhöhte Harnsäurewerte
- Chronische Entzündungswerte im Körper
- Vermehrung von viszeralem Bauchfett
Ein fortschreitendes Stadium kann auch zur Entstehung einer Fettleber (nicht-alkoholische Fettlebererkrankung, NAFLD) führen. Diese Folgeerscheinungen erhöhen das Risiko für Herz-Kreislauf-Erkrankungen erheblich.
Insulinresistenz und Diabetes: Ein wichtiger Unterschied
Oft werden Insulinresistenz und Diabetes verwechselt oder gleichgesetzt. Es ist jedoch wichtig zu verstehen, dass Insulinresistenz eine Vorstufe von Diabetes ist. Das bedeutet, bei einer Insulinresistenz liegt nicht zwangsläufig ein Diabetes vor, auch wenn der Körper bereits übermäßig viel Insulin produziert. Allerdings ist es fast immer der Fall, dass bei einem diagnostizierten Typ-2-Diabetes eine Insulinresistenz vorliegt. Die frühzeitige Erkennung und Behandlung einer Insulinresistenz kann daher den Ausbruch von Typ-2-Diabetes verhindern oder verzögern.
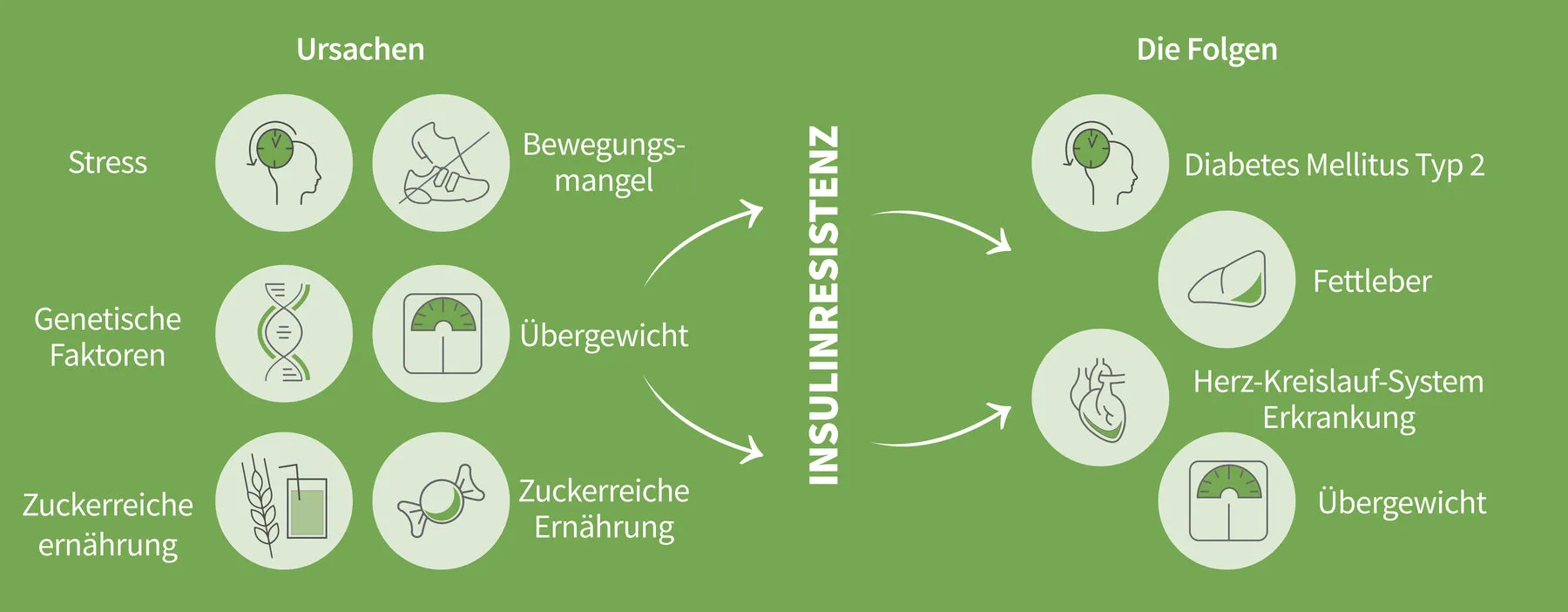 Ursachen-und-Folgen-von-Insulinresistenz
Ursachen-und-Folgen-von-Insulinresistenz
Ernährung bei Insulinresistenz: Der Schlüssel zur Besserung
Die Umstellung der Insulinresistenz Ernährung ist der wichtigste und effektivste Schritt, um die Insulinsensitivität zu verbessern und die Entwicklung von Diabetes Typ 2 abzuwenden oder zu managen.
Mediterrane Ernährung zur Gewichtsreduktion
Für viele Menschen mit Insulinresistenz, insbesondere bei Übergewicht, spielt die Gewichtsreduktion eine zentrale Rolle. Eine mediterrane Ernährungsweise ist hierfür ideal geeignet. Diese Ernährungsform zeichnet sich durch einen hohen Anteil an:
- Obst und Gemüse: Reich an Vitaminen, Mineralien und Ballaststoffen.
- Vollkornprodukten: Liefern komplexe Kohlenhydrate, die den Blutzuckerspiegel langsam ansteigen lassen.
- Hülsenfrüchten und Nüssen: Gute Quellen für Protein, Ballaststoffe und gesunde Fette.
- Gesunden Fetten: Vor allem Olivenöl, Nüsse und Avocados, die entzündungshemmend wirken können.
- Hochwertigem Protein: Fisch (beachten Sie Empfehlungen zum Fisch Schwangerschaft), Geflügel, fettarme Milchprodukte.
Diese Zusammensetzung fördert nicht nur die Gewichtsabnahme, sondern beeinflusst auch den Blutzuckerspiegel positiv und sorgt für ein langanhaltendes Sättigungsgefühl, wodurch ständige Zwischenmahlzeiten und damit verbundene Insulinspitzen reduziert werden.
Geregelte Mahlzeiten für stabilen Blutzucker
Ein weiterer wichtiger Aspekt der Insulinresistenz Ernährung ist die Strukturierung der Mahlzeiten. Ständiges Snacken, auch von vermeintlich gesunden Lebensmitteln, kann den Blutzuckerspiegel immer wieder leicht erhöhen und so eine kontinuierliche Insulinausschüttung fördern. Um den Blutzuckerspiegel zu stabilisieren und die Bauchspeicheldrüse zu entlasten, sollten Sie geregelte Hauptmahlzeiten einnehmen und bewusste Pausen dazwischen lassen. Wenn Sie zwischen den Mahlzeiten Hunger verspüren, greifen Sie auf gesunde Alternativen mit einem niedrigen glykämischen Index zurück, wie eine Handvoll Nüsse, eine Gurke oder ein paar Tomaten. Auch beim Essen bei Fieber oder anderen gesundheitlichen Einschränkungen ist eine bewusste Auswahl hilfreich, um den Körper nicht zusätzlich zu belasten.
Empfohlene Lebensmittel bei Insulinresistenz
Die richtige Auswahl von Lebensmitteln ist entscheidend. Hier sind einige Beispiele, die Sie in Ihren Speiseplan integrieren sollten:
- Haferflocken: Sie sind reich an komplexen Kohlenhydraten und Ballaststoffen. Die Glukose-Moleküle müssen erst aufgespalten werden, was zu einem langsamen und gleichmäßigen Anstieg des Blutzuckerspiegels führt. Haferflocken wirken sich zudem günstig auf die Darmflora aus und sind ein ideales Lebensmittel im Rahmen einer ausgewogenen Ernährung.
- Blaubeeren: Perfekt zum Frühstück mit Haferflocken oder als Snack. Sie haben einen niedrigen glykämischen Index, sind reich an Polyphenolen und anderen sekundären Pflanzenstoffen. Ihr geringerer Fruchtzuckergehalt macht sie zu einer idealen Wahl für Smoothies oder Haferbrei.
- Bittergurke: Eine Studie der Universität Gießen zeigte, dass bei Probanden mit Prädiabetes der Nüchternblutzuckerspiegel gesenkt werden konnte (3). Die blutzuckersenkenden Eigenschaften werden weiterhin erforscht und könnten in ärmeren Ländern, wo der Zugang zu Medikamenten eingeschränkt ist, ein natürliches Mittel zur Blutzuckersenkung darstellen.
- Hülsenfrüchte: Erbsen, Linsen und Bohnen sind wahre Ballaststoffwunder. Sie halten lange satt und verhindern rapide Blutzuckeranstiege. Hülsenfrüchte sollten regelmäßig Bestandteil einer gesunden Ernährung sein.
- Tees und Wasser: Anstelle von gesüßten Getränken sollten Sie kalorienfreie Optionen wie Wasser, ungesüßten Kräutertee oder schwarzen Tee wählen. Diese beeinflussen den Blutzuckerspiegel nicht und versorgen den Körper ausreichend mit Flüssigkeit. Ein gesunder Lebensstil beinhaltet auch bewussten Alkohol nach Corona Impfung Konsum oder Verzicht.
Generell gilt: Essen Sie viel kohlenhydratarmes Gemüse wie Zucchini, Brokkoli, Grünkohl, Rosenkohl, Pilze, Spinat, Rucola und Auberginen. Bei zuckerreichem Obst sollten Sie maßvoll sein. Vorsicht ist geboten bei Datteln, Rosinen und anderen getrockneten Obstsorten, da diese sehr zuckerreich sind. Blaubeeren, Wassermelonen und Papaya hingegen sind gute Alternativen.
Lebensmittel, die bei Insulinresistenz gemieden werden sollten
Um die Insulinsensitivität zu verbessern, ist es ebenso wichtig, bestimmte Lebensmittel zu meiden. Grundsätzlich sollten Sie alle Produkte mit einem hohen glykämischen Index einschränken oder ganz darauf verzichten, da diese den Blutzuckerspiegel schnell ansteigen lassen:
- Gesüßte Getränke: Softdrinks, Fruchtsäfte aus Konzentrat und Energydrinks.
- Weißmehlprodukte: Helle Brötchen, Weißbrot, Pasta aus Weißmehl und andere Produkte aus raffiniertem Getreide.
- Trockene Früchte: Rosinen, Datteln, getrocknete Aprikosen – sie sind zwar gesund, aber extrem zuckerreich in konzentrierter Form.
- Verarbeitete Lebensmittel: Fertiggerichte, Süßigkeiten, Gebäck, die oft versteckten Zucker, ungesunde Fette und Zusatzstoffe enthalten.
Oft essen wir auch aus Gewohnheit oder als Reaktion auf Stress ungesunde Lebensmittel, die sich ungünstig auf unseren Blutzuckerspiegel auswirken. Gerade Heißhungerattacken können dazu führen, dass wir gerade von diesen Lebensmitteln unkontrolliert zu viel essen.
 Eine Frau hält in einer Hand eine Schüssel mit Salat und in der anderen Hand ein Zeller mit zwei großen Brownie Stücken
Eine Frau hält in einer Hand eine Schüssel mit Salat und in der anderen Hand ein Zeller mit zwei großen Brownie Stücken
Heißhungerattacken vermeiden: So geht’s
Heißhungerattacken treten häufig nach dem Verzehr von Lebensmitteln mit hohem glykämischen Index auf. Diese lassen den Blutzuckerspiegel sehr rapide ansteigen. Der Körper bekommt durch stark zuckerhaltige Lebensmittel und Weißmehlprodukte sehr schnell Energie in Form von Traubenzucker bereitgestellt. Diese werden im Verdauungstrakt rasch in ihre kleineren Moleküle zerlegt. Die Glukose wird durch Insulin schnell in die Zellen aufgenommen, woraufhin der Blutzuckerspiegel rasch wieder fällt. Was passiert? Der Körper signalisiert, dass der Blutzuckerspiegel wieder niedrig ist, und schüttet appetitanregende Hormone aus, die zum erneuten Essen anregen – es kommt zum sogenannten Heißhunger.
Daher gilt: Essen Sie bevorzugt ballaststoffreiche Lebensmittel mit komplexen Kohlenhydraten, deren Verdauung länger dauert. Der Körper erhält stattdessen über einen längeren Zeitraum konstant Glukose zugeführt. Die Vorteile sind vielfältig: Sie bleiben länger satt, und Heißhungerattacken werden vermieden. Der Körper wird nicht überfordert und muss nicht auf einmal große Mengen Insulin ausschütten. Darüber hinaus enthalten diese gesünderen Lebensmittel wie ballaststoffreiches Gemüse und komplexe Kohlenhydrate aus Vollkorngetreide deutlich mehr Mineralien und Vitamine als Weißmehlprodukte und gezuckerte Lebensmittel.
Mehr als nur Ernährung: Bewegung und Lebensstil bei Insulinresistenz
Neben einer angepassten Insulinresistenz Ernährung ist regelmäßige Bewegung und ein gesunder Lebensstil entscheidend, um die Insulinresistenz zu verbessern. Körperliche Aktivität wirkt sich positiv auf zahlreiche Stoffwechselparameter aus. Muskeln, die aktiv sind, können Glukose besser aufnehmen und verwerten, auch ohne hohe Insulinspiegel. Dies verbessert die Insulinsensitivität direkt.
Integrieren Sie mehr Bewegung in Ihren Alltag:
- Spaziergänge: Tägliche Spaziergänge, auch kurze, machen einen großen Unterschied.
- Transportmittel: Nutzen Sie das Fahrrad anstelle des Autos für kurze Strecken.
- Treppen statt Aufzug: Eine kleine Änderung mit großer Wirkung.
- Vereinssport oder Einzeltraining: Egal ob Joggen, Rudern (wie beim Rudergerät welche Muskeln trainiert werden), Klettern oder Volleyball – es kommt darauf an, dass Sie etwas finden, was Ihnen Spaß macht und Sie in Bewegung hält. Regelmäßigkeit ist wichtiger als die Intensität.
Ein generell gesunder Lebensstil, der auch ausreichend Schlaf und Stressmanagement umfasst, wirkt sich positiv auf die körperliche und geistige Gesundheit aus und unterstützt die Verbesserung der Insulinsensitivität.

Fazit
Die Insulinresistenz ist eine ernstzunehmende Stoffwechselstörung, bei der die Zellen von Leber, Muskeln und Fettgewebe eine verringerte Empfindlichkeit gegenüber dem Hormon Insulin aufweisen. Eine frühzeitige Diagnose und vor allem eine proaktive Umstellung der Insulinresistenz Ernährung sowie eine Steigerung der körperlichen Aktivität sind entscheidend. Insbesondere bei Übergewicht kann eine Gewichtsreduktion auf Basis einer mediterranen Ernährungsform Wunder wirken. Eine kohlenhydratreduzierte Ernährung, reich an Gemüse, zuckerarmem Obst, Nüssen, Vollkornprodukten und hochwertigen Proteinquellen, kann den Zellen helfen, wieder empfänglicher für Insulin zu werden. Kombiniert mit regelmäßiger Bewegung ist dies der effektivste Weg, um Ihre Insulinsensitivität zu verbessern, das Risiko für Diabetes Typ 2 und andere Folgeerkrankungen zu senken und Ihre allgemeine Gesundheit nachhaltig zu stärken. Beginnen Sie noch heute mit kleinen Änderungen – Ihr Körper wird es Ihnen danken!
Referenzen zum Nachlesen
- Isganaitis E, Lustig RH (December 2005). “Fast food, central nervous system insulin resistance, and obesity”. Arteriosclerosis, Thrombosis, and Vascular Biology. 25 (12): 2451–62. doi:10.1161/01.ATV.0000186208.06964.91. PMID 16166564.
- Freeman AM, Pennings N. Insulin Resistance. 2020 Jul 10. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan–. PMID: 29939616.
- Krawinkel MB, Ludwig C, Swai ME, Yang RY, Chun KP, Habicht SD. Bitter gourd reduces elevated fasting plasma glucose levels in an intervention study among prediabetics in Tanzania. J Ethnopharmacol. 2018 Apr 24;216:1-7. doi: 10.1016/j.jep.2018.01.016. Epub 2018 Jan 12. PMID: 29339109.
