Chronisch-entzündliche Darmerkrankungen (CED) wie Colitis ulcerosa und Morbus Crohn sind längst keine reine Alterserkrankung des Jugendalters mehr. Mittlerweile leben über 400.000 Menschen in Deutschland mit diesen Leiden, Tendenz steigend. Insbesondere ältere Menschen sind betroffen, was neue Herausforderungen in Diagnose und Therapie mit sich bringt. Dieser Artikel beleuchtet die Besonderheiten von CED im Alter, stellt die beiden Hauptformen detailliert vor und gibt Einblicke in Behandlungsmöglichkeiten sowie den Umgang mit der Krankheit im Alltag.
CED: Eine Erkrankung, die viele trifft – auch im fortgeschrittenen Alter
Die Erkenntnis, dass chronisch-entzündliche Darmerkrankungen auch Senioren treffen können, hat sich in den letzten Jahren verstärkt. Professor Christian Maaser prognostiziert, dass in wenigen Jahren jeder dritte CED-Patient über 60 Jahre alt sein wird. Dies liegt zum einen daran, dass viele Betroffene mit ihrer Erkrankung altern, zum anderen erhalten manche die Diagnose erst spät im Leben. Die Symptome im Alter verlaufen oft milder, doch Begleiterkrankungen und die Einnahme weiterer Medikamente erschweren die Behandlung erheblich. Daher erfordern CED bei älteren Patienten eine besonders aufmerksame ärztliche Betreuung und die aktive Mitarbeit der Betroffenen.
Späte Diagnose: Ein häufiges Problem bei Darmentzündungen im Alter
Die Krankengeschichte von Gudrun M. zeigt beispielhaft, wie Darmentzündungen im Alter oft spät erkannt werden. Ihre anfänglichen starken Unterbauchschmerzen wurden fälschlicherweise auf Myome zurückgeführt, was zu einer unnötigen Gebärmutterentfernung führte. Erst Monate später wurde die fortschreitende Darmkrankheit Morbus Crohn diagnostiziert, die eine Operation und die Entfernung eines großen Teils des Dünn- und Dickdarms nach sich zog.
Heute sind die Diagnosemöglichkeiten und Therapiemöglichkeiten zwar deutlich verbessert, doch Durchfall im Alter wird immer noch zu oft bagatellisiert. Die Ursachen können vielfältig sein: ein Infekt, Medikamentenunverträglichkeiten, Unverträglichkeiten gegenüber Milch- oder Fruchtzucker, Durchblutungsstörungen oder eine Divertikulitis. Eine klare Unterscheidung zu den chronischen Darmentzündungen wie Colitis ulcerosa oder Morbus Crohn ist essenziell.
Colitis ulcerosa und Morbus Crohn: Zwei Formen mit unterschiedlichen Auswirkungen
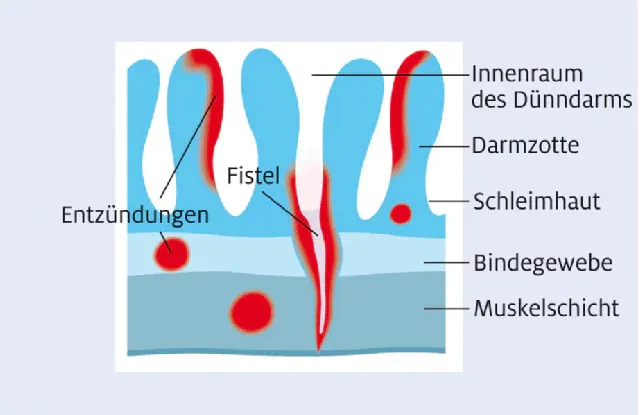
Colitis ulcerosa
Diese Erkrankung beschränkt sich in der Regel auf den Dickdarm und betrifft primär die Schleimhaut. Typische Symptome entwickeln sich schleichend mit schleimigem Stuhl, vermehrtem Stuhldrang und leichten Bauchschmerzen. Im fortgeschrittenen Stadium treten blutiger oder schleimiger Durchfall, krampfartige Bauchschmerzen, Gewichtsverlust, Müdigkeit und Fieber auf.
Die Diagnose erfolgt durch ein ausführliches Arztgespräch, körperliche Untersuchung, Blut- und Stuhltests sowie eine Darmspiegelung mit Entnahme von Schleimhautproben. Ultraschall und Röntgen können unterstützend eingesetzt werden. Die Behandlung erfolgt individuell, im akuten Schub oft mit entzündungshemmenden Medikamenten, die auch lokal als Zäpfchen oder Schaum verabreicht werden können, um Nebenwirkungen zu minimieren. Operative Eingriffe sind notwendig, wenn die medikamentöse Therapie versagt; ein künstlicher Darmausgang ist meist nur vorübergehend erforderlich. Aufgrund des erhöhten Dickdarmkrebsrisikos sind regelmäßige Vorsorgeuntersuchungen unerlässlich.
 Chronisch-entzündliche Darmerkrankungen © W&B/Jörg Neisel
Chronisch-entzündliche Darmerkrankungen © W&B/Jörg Neisel
Morbus Crohn
Morbus Crohn kann den gesamten Verdauungstrakt befallen, wobei sich die Entzündung auch auf tiefere Darmschichten ausbreitet. Krankheitsfreie Abschnitte können sich mit befallenen Arealen abwechseln. Anfängliche Symptome sind oft Blähungen, Durchfall oder allgemeines Unwohlsein. Später können anhaltender wässriger oder breiiger Durchfall, krampfartige Bauchschmerzen (oft nach dem Essen) und Gewichtsverlust auftreten.
Die Diagnose umfasst ähnliche Untersuchungen wie bei Colitis ulcerosa, erweitert um eine Spiegelung des gesamten Verdauungstrakts sowie gegebenenfalls Ultraschall und MRT. Manchmal ist eine Unterscheidung von Colitis ulcerosa erst im Krankheitsverlauf möglich. Die Behandlung setzt ebenfalls auf entzündungshemmende Medikamente, bei schweren Verläufen und Komplikationen wie Vernarbungen, Fisteln oder Darmverschlüssen kann eine Operation notwendig sein. Regelmäßige Kontrollen zur Früherkennung von Komplikationen sind wichtig.
 Chronisch-entzündliche Darmerkrankungen © W&B/Jörg Neisel
Chronisch-entzündliche Darmerkrankungen © W&B/Jörg Neisel
Behandlungsmöglichkeiten: Medikamente und Lebensstil
Obwohl CED derzeit nicht heilbar sind, zielen die Behandlungsmethoden darauf ab, die überschießende Immunreaktion zu dämpfen und die Entzündung zu kontrollieren.
Medikamentöse Therapie
Im akuten Schub kommen primär entzündungshemmende Medikamente wie Cortison zum Einsatz, das in der Regel schnell Linderung verschafft. Die Verabreichung erfolgt, wenn möglich, lokal (Zäpfchen, Schaum), um Nebenwirkungen zu minimieren. Bei älteren Patienten ist eine sorgfältige Dosierung und ein schnelles Ausschleichen von Cortison wichtig, da es den Blutzucker, Blutdruck, Cholesterinspiegel und die Knochendichte negativ beeinflussen kann.
In der beschwerdefreien Phase kommen viele Patienten ohne Medikamente aus. Bei häufigen Schüben sind jedoch dauerhafte Therapien notwendig. Diese reichen von lokal wirkenden Entzündungshemmern bis hin zu Immunsuppressiva, die die körpereigene Abwehr hemmen. Als neuere Option stehen Biologika, künstlich hergestellte Antikörper, zur Verfügung, die sehr wirksam sind, aber auch das Infektionsrisiko erhöhen können. Glücklicherweise wurden in den letzten Jahren Medikamente entwickelt, die weniger Nebenwirkungen haben und sich besser für ältere Patienten mit Begleiterkrankungen eignen.
Ernährung und Lebensstil
Eine spezielle Diät zur Vorbeugung von Schüben gibt es nicht. Es wird empfohlen, Nahrungsmittel zu essen, die gut vertragen werden. Wichtig ist die Sicherstellung einer ausreichenden Nährstoffaufnahme, gegebenenfalls durch die Ergänzung von Eisen, Vitamin B12 und fettlöslichen Vitaminen, insbesondere Vitamin D.
Regelmäßige Bewegung, wie das tägliche Walken, kann nicht nur zur Stärkung der Knochen (Osteoporose-Prävention) beitragen, sondern auch das allgemeine Wohlbefinden fördern. Die Krankheit kann auch andere Organe wie Gelenke, Haut oder Augen beeinträchtigen, weshalb ein ganzheitlicher Behandlungsansatz wichtig ist.
Der Patient im Mittelpunkt: Selbstbestimmung und Unterstützung
Es ist essenziell, die chronische Entzündung ernst zu nehmen und aktiv zu behandeln, um die Lebensqualität zu verbessern. Die Forderung nach einem besseren Austausch zwischen den behandelnden Fachärzten bezüglich der Medikation ist berechtigt, um Wechselwirkungen und unerwünschte Arzneimittelwirkungen zu vermeiden. Hierbei können Apotheker eine wichtige unterstützende Rolle spielen, indem sie die Verträglichkeit von Medikamenten im Hinblick auf die CED und andere Erkrankungen prüfen.
Das Risiko für Darmkrebs bei Colitis-Patienten wird zwar manchmal überschätzt, dennoch sind regelmäßige Kontrollen ratsam. Eine operative Therapie wird nur in Erwägung gezogen, wenn die medikamentöse Behandlung nicht greift oder die Lebensqualität durch die Krankheit und ihre Folgen stark beeinträchtigt ist. Die Entscheidung über die Therapie sollte immer in gemeinsamer Absprache zwischen Arzt und Patient getroffen werden.
Gudrun M. betont, dass sie die Kontrolle über ihr Leben behält und nicht ihre Krankheit. Mit Unterstützung ihrer Familie und ihrer Teilnahme an Selbsthilfegruppen hat sie gelernt, mit ihrer Erkrankung zu leben und ermutigt andere Betroffene.
Was Betroffene im Blick behalten sollten:
- Impfschutz: Regelmäßige Impfungen gegen Grippe, Lungenentzündung und Gürtelrose sind wichtig.
- Knochendichte und Vitamin D: Zur Prävention von Osteoporose ist die Überwachung der Knochendichte und eine ausreichende Vitamin-D-Versorgung entscheidend.
- Regelmäßige Kontrollen: Insbesondere bei Colitis ulcerosa sind engmaschige Untersuchungen zur Früherkennung von Komplikationen und Darmkrebs angezeigt.
- Offene Kommunikation: Ein offener Dialog mit dem Arzt über alle Beschwerden, Medikamente und Lebensstiländerungen ist essenziell für eine optimale Behandlung.
